Lo scorso 19 agosto, 105° anniversario della morte di Carlos J. Finlay, il dottor Vicente Vérez Bencomo ha presentato di fronte al presidente Miguel Díaz-Canel il primo candidato vaccinale cubano specifico contro il COVID-19. Il 20 agosto il nostro popolo è stato ampiamente informato riguardo al successo scientifico e il 24 agosto è iniziata la sperimentazione clinica di Soberana 01. Da allora a oggi cosa è successo? Sarà possibile avere il vaccino o i vaccini cubani?
I dettagli sui progressi compiuti nel processo di ricerca dei candidati vaccinali cubani contro il COVID-19 sono stati presentati dal presidente di BioCubaFarma e dai direttori generali della 1CIGB e dell’Istituto Vaccinale “Finlay” nella trasmissione Mesa Redonda.
Cuba ha raggiunto la sovranità nello sviluppo e nella produzione di vaccini
Cuba ha una grande esperienza nello sviluppo di vaccini, produce otto di quelli che si utilizzano nel programma di immunizzazione, ha sottolineato all’inizio del suo discorso a Mesa Redonda Eduardo Martínez Díaz, presidente di BioCubaFarma.
Secondo Martínez Díaz, avere la sovranità nella produzione di vaccini ha permesso al paese di raggiungere una copertura del 100% nel programma di vaccinazione, “uno dei più alti livelli del mondo”, così come di ridurre un certo numero di malattie negli ultimi anni e di diminuire significativamente l’incidenza di altre malattie.
Riferendosi alla lotta contro il COVID-19, il presidente di BioCubaFarma ha detto che “non è un caso che Cuba sia stato il primo paese dell’America Latina ad avere un vaccino nella fase di sperimentazione clinica”.
Ad esempio, ha spiegato, il vaccino contro la meningite è stato il primo del suo genere in tutto il mondo. Si iniziò a usare nel 1990 ed è riuscito a ridurre significativamente l’incidenza della meningite nel paese.
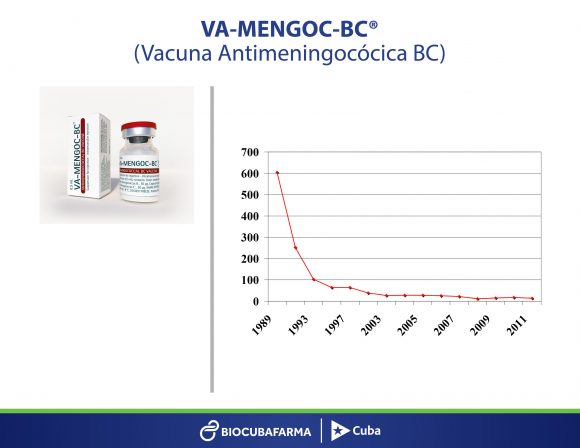
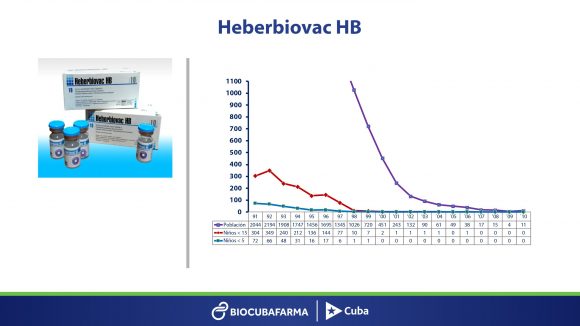
Ha sostenuto inoltre che il vaccino contro l’epatite B, un progetto guidato dal dottor Luis Herrera e da altri ricercatori, è stato il primo in America Latina a ottenere la certificazione dell’Organizzazione Mondiale della Sanità (OMS).
A Cuba, ha proseguito, dall’anno 2000 nessun bambino di età inferiore ai cinque anni è stato infettato dall’epatite B. Nel frattempo, circa 300 milioni di persone in tutto il mondo sono infettate dall’epatite B e più di due persone muoiono ogni giorno a causa di questa malattia.
Martínez Díaz ha assicurato che l’Isola potrebbe essere, in un futuro non troppo lontano, uno dei primi paesi a sradicare completamente questa malattia, perché l’incidenza è quasi zero.
Il vaccino contro la Haemophilus Influenzae di tipo B, sviluppato dall’Università dell’Avana in collaborazione con un centro studi canadese, è il primo vaccino per uso umano a utilizzare un antigene ottenuto per sintesi chimica, anch’esso certificato dall’OMS.
Dall’altra parte c’è il vaccino Heberpenta contro la difterite, il tetano, la pertosse, l’epatite B e l’Haemophilus Influenzae di tipo B che è stato anche il primo in America Latina e il secondo nel mondo nel suo genere. Con questo, è stata ridotta di cinque volte l’iniezione ai bambini, ha ricordato il presidente di BioCubaFarma.
Il dirigente ha sottolineato che i vaccini cubani sono stati utilizzati anche nel resto del mondo, cosa che significa un’alta preparazione degli scienziati e rende possibile lo sviluppo e la produzione di farmaci su larga scala.
Quattro candidati vaccinali al cento per cento cubani
Eduardo Martínez Díaz, presidente di BioCubaFarma.)
Da quando è scoppiata l’epidemia in Cina si è cominciato a pensare a un vaccino. “In quel Paese abbiamo un centro di ricerca e sviluppo e i nostri ricercatori hanno iniziato rapidamente a lavorare. È uscito un bando per presentare progetti in meno di 72 ore e i nostri ricercatori hanno preparato un progetto che è stato alla fine accettato dal Ministero della Scienza della Cina”.
Questo progetto, ha spiegato Martínez Díaz, è un vaccino leggermente più universale, per la comparsa di nuove epidemie e virus di questo tipo.
Una volta individuati i primi casi positivi di COVID-19 a Cuba, sono stati creati gruppi di lavoro e si sono attivati gli scienziati nelle varie istituzioni. Ogni giorno si effettuavano analisi e si studiavano tutte le informazioni, ha aggiunto il dirigente.
“Abbiamo iniziato più tardi rispetto alla Cina e altri paesi perché dovevamo, per prima cosa,
isolare le informazioni genetiche del virus. C’è stato uno slancio in una delle riunioni del gruppo di lavoro temporaneo del governo, quando il presidente Miguel Díaz-Canel ci ha chiesto di lavorare più rapidamente e di essere uno dei primi paesi a ottenere il proprio vaccino”.
Il giorno dopo quell’incontro, ha proseguito, abbiamo convocato un incontro con i dirigenti e i ricercatori dell’Istituto Vaccinale “Finlay” e della CIGB, ho spiegato loro la sfida che il presidente ci aveva lanciato e che l’avevamo presa come un’indicazione. In questa riunione, quando ho detto a tutti che in 6 mesi avremmo avuto un candidato vaccinale, ho visto che si guardavano tra loro seriamente e ho pensato, tra me e me, di essermi messo da solo in un pasticcio. “Díaz-Canel mi ha chiesto in che tempi avremmo potuto avere un vaccino. Gli ho risposto con il subconscio, ma in realtà, se ci avessi pensato bene, non avrei preso l’impegno per un tempo così breve. In realtà, chi sa come produrre vaccini sa che è un po’ difficile pensare a quell’arco di tempo, soprattutto quando si tratta di un virus che muta”.
Un altro momento chiave, ha detto Martínez Díaz, si è verificato il 19 maggio quando il presidente cubano ha visitato la società Neurociencias per verificare lo sviluppo dei ventilatori meccanici e ha tenuto una riunione con gli scienziati coinvolti nei progetti dei candidati vaccinali. “Da lì, tutti se ne sono andati con le batterie cariche e anche alcuni concetti sono stati cambiati”.
Il presidente di BioCubaFarma ha detto che tutto quanto detto finora ha portato il paese ad avere al momento quattro candidati vaccinali. “Fin dall’inizio non abbiamo mai messo limiti a nessuna idea di nessun ricercatore. In seguito, altre varianti sono state scartate perché non hanno dato risultati negli studi pre-clinici e infine si è proseguito con quelle che davano risultati migliori”.
Nel mondo esistono tre grandi gruppi di vaccini
Vicente Vérez Bencomo, direttore generale dell’Istituto Vaccinale “Finlay”, ha sottolineato a Mesa Redonda che il team di Soberana è andato crescendo ed è composto da decine di ricercatori di molte istituzioni, il che rappresenta un grande impegno.
Nel corso di questi tre mesi, ha detto, ci sono stati molti dubbi rispetto al candidato vaccinale Soberana.
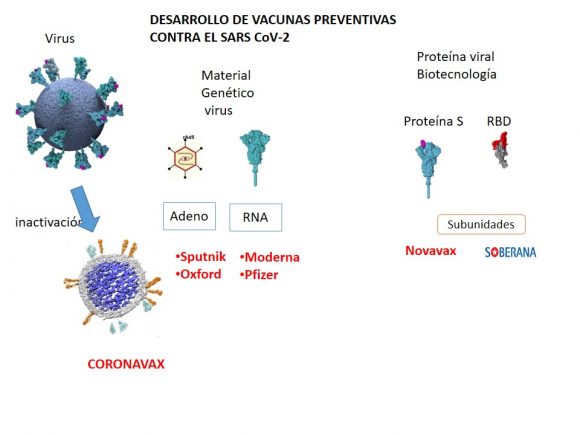
Attualmente esistono nel mondo tre grandi gruppi di vaccini: una prima generazione che si basa sulla coltivazione e la disattivazione del virus, eliminando la sua capacità di infestazione. Sono i primi vaccini che furono creati e quindi i più semplici e quelli che sono pronti più velocemente per iniziare le sperimentazioni cliniche.
In questo gruppo, ha specificato Vérez Bencomo, si trova il vaccino cinese Coronavax, nella fase 3 di sperimentazione clinica.
In un secondo gruppo ci sono vaccini che, in un modo o nell’altro, incorporano il materiale genetico del virus, per esempio in un altro virus. Qui si trovano, ha detto come esempio, quelli basati su adenovirus come lo Sputnik e il candidato vaccinale di Oxford e Astra Zeneca.
Un terzo gruppo di vaccini utilizza direttamente il materiale genetico del virus, principalmente l’RNA. In questo caso ci sono due vaccini che sono in fase molto avanzata di sperimentazione clinica di fase 3, come i candidati vaccinali di Moderna e Pfizer.
Da un’altra parte, ha precisato il direttore generale dell’Istituto Vaccinale “Finlay”, si trovano i vaccini che utilizzano sottounità, vale a dire che non hanno relazione con il materiale genetico del virus in quanto tale, ma che utilizzano una proteina del virus prodotta dalla biotecnologia in una fabbrica cellulare che non ha a che fare con il virus.
Se si analizza su una scala temporale, ha spiegato, è più difficile sviluppare un vaccino nella misura in cui si progredisce in altri gruppi (da 1 a 4).
“Se si considerasse il vantaggio in termini di sicurezza del vaccino, il rapporto sarebbe invertito. I primi sono molto più rischiosi perché si sa poco di questi tipi di vaccini, in quanto non sono molto utilizzati. Pertanto ci sono rischi nell’applicazione di milioni di dosi di questi vaccini che non si sa che effetti potrebbero avere”.
Nella parte destra, ha aggiunto, “ci muoviamo in direzione di vaccini che si conoscono e la percezione della sicurezza che dobbiamo avere è molto più alta”.
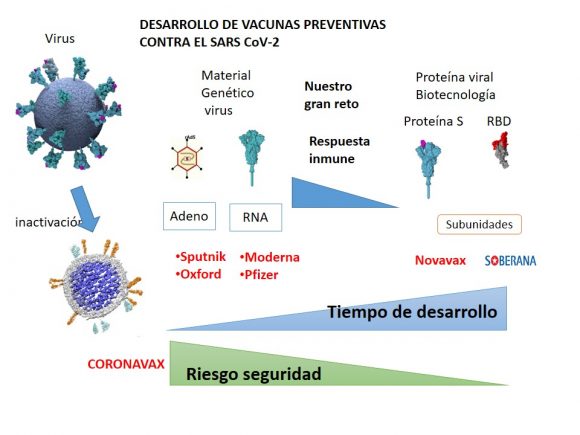
Secondo Vérez Bencomo, la grande sfida che hanno di fronte i vaccini in sottounità è quella di dare una risposta immunitaria adeguata perché hanno la tendenza a dare una risposta inferiore rispetto a quelli che si trovano nella parte sinistra del grafico.
Lo specialista ha sostenuto che nel caso di Soberana la sfida è quella di riuscire a indurre il livello di anticorpi con il tipo di anticorpo che permette di neutralizzare il virus.
Perché Soberana 01 e Soberana 02?

Una delle domande più frequenti è stata: perché Soberana 01 e Soberana 02?
Tenendo conto che l’obiettivo è quello di ottenere una risposta immunitaria adeguata, “abbiamo deciso che la strada da seguire era quella di diversificare le alternative per poter vincere questa sfida in modo efficiente e chiaro. Questo è uno dei pilastri fondamentali della nostra strategia”, ha puntualizzato.
Ha poi sottolineato che un secondo pilastro è la strategia front-runner: la formula che prevale non aspetta che venga sviluppata nessuna delle altre formule, ma viene portata avanti.
“In tutto questo c’è una minaccia e fa parte di quel pilastro. Dobbiamo cercare di ottenere una diversificazione sufficiente ad abbassare il rischio di non ottenere l’immunità di cui abbiamo bisogno, ma allo stesso tempo dobbiamo stare molto attenti a non disperderci in un sacco di sforzi che ci portino a non avanzare alla giusta velocità”.
Vérez Bencomo ha aggiunto che entrambe le Soberana (01 e 02) utilizzano lo stesso antigene, prodotto da una cellula nota come CHO: “Questo antigene si ottiene attraverso la produzione biotecnologica convenzionale presso il Centro di Immunologia Molecolare (CIM)”.
In quella stessa fabbrica e con la stessa cellula, per esempio, si produce l’eritropoietina, un farmaco biotecnologico.
“Stiamo parlando di come lo stesso antigene e il sistema di produzione di base per esso sia lo stesso, non c’è competizione tra i due elementi”.
Ciò che si prova a fare con i vaccini Soberana, ha ribadito, è utilizzare l’antigene – che è la chiave – prodotto dalla biotecnologia, e riuscire a produrre anticorpi che abbiano la capacità di impedire al virus di penetrare nella cellula umana.
Per questo, ha riassunto il direttore generale del Istituto Vaccinale “Finlay”, diversificare le piattaforme è una strategia per ottenere che la risposta contro questo antigene sia la più neutralizzante possibile, e riesca a raggiungere il suo obiettivo.
A che punto siamo con Soberana 01?

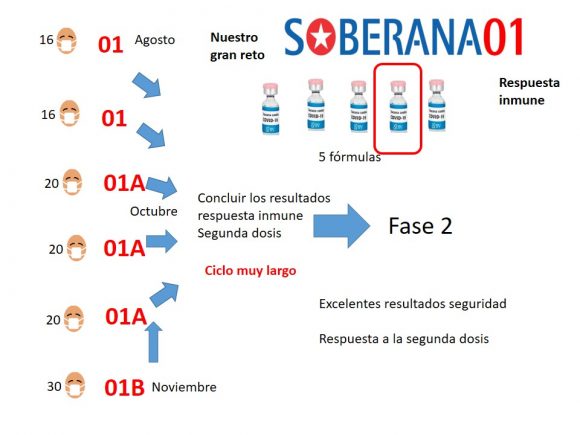
Secondo Vérez Bencomo, in Soberana 01 la variante dell’antigene è dimerica, vale a dire che nel processo biotecnologico sono state fuse due unità e si è scoperto che queste due unità funzionavano meglio di una sola.
“Siamo stati in grado di ottenere una risposta immunitaria con quell’antigene nelle sue formulazioni che hanno permesso di prendere la decisione di iniziare i test clinici. Lo scorso mese di agosto abbiamo ottenuto la prima autorizzazione per iniziare questo processo”.
Il direttore generale dell’Istituto Vaccinale “Finlay” ha ricordato che la sperimentazione clinica di fase I è iniziata proprio lì con due formulazioni di Soberana 01.
Ha spiegato che il ciclo di sperimentazione clinica è molto lungo perché sono necessarie entrambe le dosi, e “bisogna aspettare la fine della seconda per verificare se la risposta immunitaria è adeguata o meno”.
Per questo, ha detto, si è deciso di generare altre tre formulazioni con tutte le possibili combinazioni dell’antigene e degli elementi che vi si andavano aggiungendo.
“Ricordiamo che questo candidato vaccinale ha come componenti le proteine della membrana esterna del meningococco per stimolare il sistema immunitario. Diverse relazioni tra questi componenti hanno creato le cinque formule di Soberana 01, tre delle quali hanno ricevuto l’autorizzazione a iniziare gli studi clinici questo ottobre, al che gli è stato dato il nome di Soberana 01 A che è attualmente in corso di avanzamento”.
La prossima settimana (tre settimane orsono, n.d.t), ha annunciato, i volontari che partecipano dovranno ricevere la seconda dose del vaccino.
Il direttore genarele dell’istituto ha aggiunto che più avanti nel tempo dovrà iniziare il test di sperimentazione di Soberana 01 B, in cui una delle formulazioni di Soberana 01 dovrebbe essere applicata ai convalescenti dal COVID-19, soprattutto asintomatici, che sono usciti dalla malattia con immunità debole.
“Aspiriamo a raggiungere con una dose di una delle formulazioni di Soberana 01, un innalzamento delle difese di queste persone asintomatiche per evitare che possano avere una ricaduta”.
Ha detto che si è osservato che una settimana dopo l’applicazione di una dose si comincia a percepire una risposta significativa. “Questa variante viene sviluppata in collaborazione con tutti i centri che attualmente si occupano della cura dei pazienti COVID-19, come il Centro Nazionale di Genetica Medica e l’Istituto di Ematologia e Immunologia”.
“La sicurezza di questo vaccino è molto elevata, non ci sono effetti negativi di rilievo, e questo è il risultato delle cinque formule iniettate in più di 100 persone”, ha assicurato Verez Bencomo.
Ha inoltre sottolineato che bisogna attendere i risultati definitivi della seconda dose per decidere quale di queste cinque formulazioni induce la migliore risposta immunitaria prima di passare a una seconda fase. “Ci muoveremo lungo questo percorso nei mesi di novembre e dicembre, per poi passare alla fase 2”.
Anche Soberana 02 mostra risultati molto incoraggianti
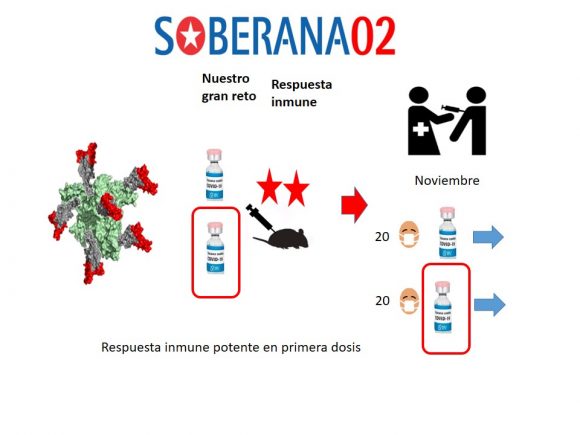
Riferendosi a Soberana 02, lo scienziato ha precisato che si tratta di un vaccino coniugato, dove si combinano l’antigene del virus e il tossoide tetanico.
Ha ricordato che i vaccini contro l’Haemophilus Influenzae di tipo B e lo pneumococco sono di questo tipo, e ha sostenuto che questi immunogeni hanno molteplici vantaggi, poiché riescono a produrre una potente risposta immunitaria contro l’antigene coniugato, così come un’importante memoria immunitaria.
L’intensità della risposta è così forte che riescono a funzionare anche nei bambini in età da allattamento, in cui il sistema immunitario è ancora immaturo, e ha dato dettagli e prospettive sull’aspirazione che “questi grandi vantaggi si riescano a incorporare in Soberana 02 e nella risposta di cui abbiamo bisogno contro l’antigene del virus SARS-CoV-2”.
Ha precisato che sono state generate due formule di questo vaccino coniugato, un processo più complesso rispetto alle varianti di Soberana 01. In seguito, si è passati allo studio dell’immunità negli animali.
Cosa abbiamo trovato in questo studio? Ha detto che una delle formule si comporta molto bene, in modo simile al caso di Soberana 01, ma c’è una seconda formula di Soberana 02 che va completamente fuori linea rispetto alle formule precedenti, e provoca una forte risposta immunitaria già dalla prima settimana della prima dose e “questo è un risultato molto importante”.
“A partire dai risultati avevamo ottenuto l’autorizzazione a iniziare le sperimentazioni cliniche con due gruppi di 20 volontari con ciascuna delle due formule in fase I di sperimentazione clinica, ma questi risultati sono di tale portata che in questo momento stiamo costruendo una strategia con il comitato per l’innovazione del Ministero della Sanità Pubblica, il Centro per il Controllo Statale dei Farmaci, delle Attrezzature e dei Dispositivi Medici e il Centro Nazionale per le Sperimentazioni Cliniche, al fine di accelerare il progresso delle sperimentazioni cliniche”.
Il direttore generale dell’Istituto Vaccinale “Finlay” ha detto che i risultati pre-clinici finora giustificano l’avvio di una sperimentazione di fase 2a, vale a dire con più persone rispetto alla fase I, per confermare più rapidamente questi risultati.
“Poiché ci aspettiamo una risposta alla prima dose dopo due settimane, si potrebbero accorciare i tempi nel processo decisionale”, ha detto.

“Il ciclo finale arriva a due dosi a 56 giorni, ma se si ha una risposta immunitaria a 14 giorni che permette di prendere la decisione di passare alla fase successiva, si può fare quello che ha fatto la maggior parte delle multinazionali, che hanno incastrato una fase sopra un’altra, sulla base di risultati parziali”.
Lo scienziato ha spiegato che oggi si disegnano le strategie da seguire e ha sottolineato che una fase II deve coinvolgere circa 100 persone e una fase 2b tra 300 e 600 persone (progettata anche con placebo), mentre la fase 3, più complessa a causa della bassa incidenza della malattia nel paese, deve includere circa 150.000 persone.
Nel primo semestre del prossimo anno una parte della popolazione cubana sarà vaccinata.

( Vicente Vérez Bencomo, direttore generale dell’Istituto Vaccinale “Finlay”)
In conclusione, ha affermato che è stata organizzata una struttura produttiva con capacità di circa 1.000 dosi per lotto e conta sulla capacità di effettuare due lotti alla settimana, cosa che copre le prove in corso di realizzazione.
In seguito si passerebbe a 150.000 dosi per lotto intorno al mese di gennaio, cosa che sosterrebbe la fase tre degli studi clinici, ha aggiunto, e ha detto che si sta anche progettando il salto a 450.000 dosi per lotto, in un’ultima fase.
“È un sogno realistico a partire dal primo semestre del prossimo anno. I cicli di fornitura oggi sono complessi a causa della pandemia stessa, ma il ciclo di produzione del vaccino è breve, e questa è una buona notizia”, ha assicurato.
Il direttore generale dell’Istituto Vaccinale “Finlay” ha ribadito l’impegno per cui nel primo semestre del prossimo anno una parte significativa della popolazione cubana sarà vaccinata contro il COVID-19.
CIGB: due nuovi candidati vaccinali e altri in fase di sviluppo
(didascalia immagine: Il Dr. Eulogio Pimentel Vázquez, direttore generale del Centro di Ingegneria Genetica e Biotecnologia)
Secondo quanto ha detto il Dr. Eulogio Pimentel Vázquez, direttore generale del Centro di Ingegneria Genetica e Biotecnologia, tale istituzione ha due nuovi candidati vaccinali pronti per entrare nella fase di sviluppo clinico. Entrambi i progetti hanno già presentato all’ente regolatore la domanda di autorizzazione per l’avvio delle sperimentazioni cliniche.
Il primo di questi candidati, chiamato Mambisa2, ha una via di somministrazione intranasale e cerca di attivare un gruppo di anticorpi per garantire una risposta sistemica dell’organismo. “Secondo gli studi realizzati sui primati, abbiamo scoperto che questo candidato ha la capacità di generare quegli anticorpi e raggiunge il resto degli obiettivi proposti”.

Dr. Eulogio Pimentel Vázquez, Director General del Centro de Ingeniería Genética y Biotecnologia
Dall’altra parte, il secondo candidato vaccinale si chiama Abdala (3) e la sua via di somministrazione è intramuscolare. Insieme a loro, ci sono altri due candidati nelle fasi più iniziali di sviluppo. Di questi ultimi, uno è basato su peptidi generati dalla bioinformatica, mentre l’altro sfrutta una proteina del nuovo coronavirus.
Mentre va avanti questa ricerca, altre combinazioni possono emergere a partire dallo studio di questi candidati. Secondo Eulogio Pimentel, in tutte le proposte è evidente la vasta esperienza della CIGB nella produzione di vaccini.
“In questi anni abbiamo sviluppato diversi vaccini e progetti e abbiamo esperienza nel portare l’idea di uno scienziato fino a un processo in grado di generare medicinali. Inoltre, stiamo lavorando su vaccini profilattici per la dengue, la zika o l’HIV. Oltre a ciò, siamo coinvolti in progetti di vaccini terapeutici legati alla sfera oncologica e alle malattie infettive. Tutti questi elementi rappresentano grandi punti di forza”, ha detto.
Allo stesso modo, il direttore generale del centro scientifico ha anche osservato che un’altra questione positiva è la possibilità di sviluppare prodotti provenienti da diversi tipi di organismi. Allo stesso modo, utilizzano le conoscenze accumulate in ambiti come la bioinformatica per la modellazione di frammenti proteici che possono avere un effetto sulla capacità dell’organismo umano di generare una risposta immunitaria.

“La chiave di ognuno dei nostri progetti è quella di introdurre un tipo di risposta immunitaria a partire dalla prima barriera che l’organismo pone al virus. In questo caso, il sistema rinofaringeo”, ha spiegato.
Pimentel Vázquez ha anche elogiato la capacità industriale del centro di produrre componenti attivi del vaccino in sistemi come batteri, lieviti, piante o organismi superiori. Ha anche commentato la capacità di sintetizzare chimicamente altri prodotti.
“Abbiamo recentemente aperto un impianto industriale per la produzione di peptidi sintetici. Tutto questo ci permette di passare su un terreno di capacità innovativa non solo sotto l’aspetto della ricerca e della scienza, ma anche nell’organizzazione dei processi stessi. E insieme a questo, anche l’integrazione con altre entità ha rappresentato un pilastro dei nostri progressi”, ha concluso.
Abbiamo la capacità di produrre i vaccini necessari per la nostra popolazione
Il presidente di BioCubaFarma ha spiegato che per risolvere il problema della pandemia di COVID-19 è necessaria l’esistenza di vaccini in grado di distruggere il virus. “Si sta lavorando molto in diversi luoghi. Esiste un grande numero di candidati e alcuni avranno successo. Tuttavia, a breve termine non ci saranno tutte le dosi necessarie per ridurre la trasmissione a livello globale”.
Eduardo Martínez ha confermato di non avere dubbi sull’esistenza di più di un vaccino cubano, soprattutto grazie al lavoro dei centri di ricerca diretti dal Centro di Biologia Molecolare e dal CIGB. “Abbiamo capacità per produrre i campioni necessari per vaccinare la nostra popolazione e fornire il prodotto ad altri paesi”.
Anche se non è un’opzione eccessivamente probabile, gli scienziati del paese stanno anche cercando alternative per anticipare una mutazione del virus che sia in grado di resistere ai primi vaccini. A tal fine, si lavora allo sviluppo di altri antigeni che potrebbero essere inclusi in nuovi candidati vaccinali.
“Ancora una volta si dimostra l’importanza della sovranità in questo tema, nonostante le difficoltà imposte dal blocco statunitense. Anche così, stiamo progettando l’aumento di queste produzioni per andare avanti una volta che avremo un vaccino pronto”, ha detto Martinez.
Il presidente di BioCubaFarma ha ricordato che dietro a tutti questi risultati c’è uno straordinario sforzo di molti scienziati, ma anche di istituzioni magari lontane dal settore della ricerca scientifica. In questa materia – ha assicurato – davvero pensiamo come paese.
1Centro de Ingeniería Genética y Biotecnología
2Mambisa era il nome che si dava alle combattenti dell’esercito rivoluzionario guerrigliero che lottavano per l’indipendenza di Cuba contro il colonialismo spagnolo, (n.d.t.)
3 Il nome è inspirato a un poema drammatico di Jose Martí dove per la prima volta per quei tempi un nero, Abdala, invece di essere ritratto in forma esotica e caricaturale, incarna virtù patriottiche e guerriere, (n.d.t.).
*da Cubadebate
- © Riproduzione possibile DIETRO ESPLICITO CONSENSO della REDAZIONE di CONTROPIANO
Ultima modifica: stampa




